A “nova” mielomeningocele
A Mielomeningocele ou Espinha Bífida é uma doença grave do Sistema Nervoso Central que acomete os bebês antes do seu nascimento com o não fechamento da coluna e a exposição do tecido neurológico ao líquido amniótico e ao ambiente intrauterino. Essa exposição pode levar a danos irreparáveis nos nervos da medula e a danos motores nos membros inferiores, no quadril e nos músculos do assoalho pélvico. Também é uma porta de infecção neurológica após o nascimento.
Essa malformação da coluna permite que o líquido céfaloraquidiano ou simplesmente líquor, líquido produzido dentro do cérebro e que protege todo o Sistema Nervoso Central, extravase através da mielomeningocele. O extravasamento do líquor leva a uma diminuição da pressão liquórica dentro do Sistema Nervoso Central e à descida das estruturas da base do cérebro (Tronco Cerebral e Cerebelo) através do forame magnum, um orifício natural na base do crânio. O mal posicionamento do cerebelo e do tronco cerebral através do Forame Magnum por sua vez impede a livre circulação do líquor que passa a se acumular dentro do cérebro, causando dilatação dos ventrículos que se não tratada pode culminar com a Hidrocefalia. Essa segunda etapa desencadeada pelo acúmulo de líquor no Sistema Nervoso Central é um importante causa de mal desenvolvimento cognitivo, atraso no aprendizado, alterações na fala, risco aumentado de óbito após o nascimento e durante o desenvolvimento da criança.
A mielomeningocele por se tratar de uma doença complexa, relativamente frequente e com um forte impacto negativo sobre a vida do bebê e de toda a família, no final dos anos 80 foram realizadas as primeiras tentativas de se corrigi-la dentro do útero. Desde então várias técnicas foram propostas, mas só a partir de 2011 com a publicação do MOM’s (Management of Myelomeningoceles Study) o estudo mais importante acerca do tratamento cirúrgico intrauterino para correção da mielomeningocele, é que a cirurgia fetal passou a ser a primeira escolha de tratamento no mundo.
Antes da cirurgia fetal intrauterina cerca de 95 crianças de cada 100 portadoras de mielomeningocele evoluíam com hidrocefalia após o nascimento. O risco de óbito após o parto era bastante elevado, seja pelas complicações da hidrocefalia e seu tratamento, seja pelas complicações da meningite. A quase totalidade das crianças necessitavam da realização de cirurgias neurológicas para implantar um dreno dentro do cérebro e diminuir a pressão provocada pelo acúmulo de líquor. O dreno em questão requeria novas cirurgias ao longo da vida para ser reposicionado ou trocado por mal funcionamento.
Antes do advento da cirurgia fetal apenas 24% das crianças sobreviventes mantinham suas funções motoras preservadas, bem como sua capacidade de caminhar sem auxílio de órteses ou próteses. Muitas delas vieram a se tornar dependentes do uso da cadeira de rodas na vida adulta ou tiveram graves complicações da saúde decorrentes do mal funcionamento renal e das infecções urinárias recorrentes.
Após a popularização e a acessibilidade de um número crescente de gestantes à cirurgia intrauterina para correção da mielomeningocele, as estatísticas acerca das complicações causadas pela doença sofreram drásticas reduções. Impactaram reduzindo o número de recém- nascidos retidos em UTIs neonatais, o número de mortes, de crianças submetida à implantação do dreno ventrículo-peritoneal, as internações por infecções, a incidência de fístulas, a dependência de cadeira de rodas e os custos na assistência à saúde.
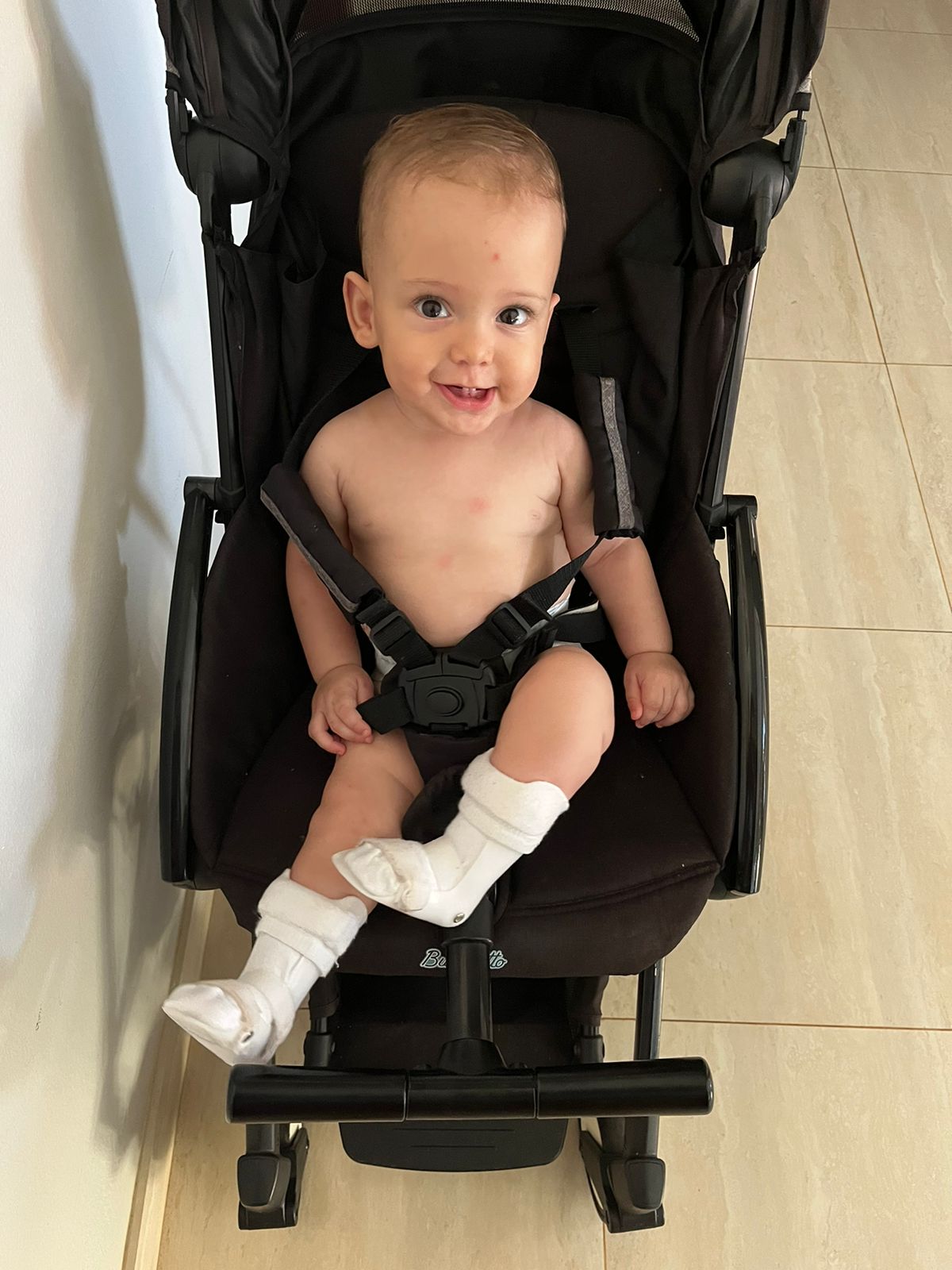
No entanto, a despeito da melhora nos índices de sobrevida e de qualidade de vida para essas crianças e suas famílias, criou-se uma leva de cidadãos que passaram a lidar com necessidades distintas, porque mesmo sendo a cirurgia fetal um recurso que garantiu a sobrevivência e redução das complicações globais, ela nunca foi capaz de curar definitivamente uma doença congênita. A cirurgia intrauterina para a correção da mielomeningocele, independente da técnica utilizada, não têm a capacidade de reverter integralmente os danos provocados pelo mal fechamento do tubo neural e seus desdobramentos, gerando assim uma nova doença a qual nos referimos como “Nova Mielomeningocele”.
A “Nova Mielomeningocele” é uma forma atenuada das complicações e da gravidade do defeito aberto do tubo neural. Mesmo que estatisticamente se comprove que a cirurgia intrauterina melhore a vida das crianças, essa melhora só se tronará palpável caso a criança receba uma assistência multiprofissional por toda sua vida. Pois ela continuará tendo dificuldades para caminhar, poderá sofrer de problemas urinários e intestinais, muitos terão seus desenvolvimentos cognitivos mais lentos e restritos e muitos precisarão se submeter a múltiplas cirurgias ortopédicas, urológicas e/ou neurológicas.
E quanto aos pais, sobretudo as mães?
Muitos pais relatam sentimentos ambíguos de alegria, alívio, gratidão seguidos de culpa, frustração, medo e indignação. Os pais vivem um tobogã de sentimentos e desejos desde o diagnóstico, passando pela batalha do tratamento intrauterino e pela espera angustiante até o nascimento. Muitas vezes, no afã de se garantir uma melhor condição de vida para seus filhos, a mãe se apoia na fé cega de que seu bebê será integralmente curado, se apegando muitas vezes naquela que é a exceção dos casos. Mesmo que racionalmente compreendam o “cientifiquês”, no seu íntimo reside a esperança de que tudo não passará de um pesadelo.
Os dias, semanas e meses subsequentes ao nascimento se revelam aos pais de maneira muito nua e crua. Aos poucos percebem que há muito a ser feito a partir de então. Eles carecem de uma melhor compreensão do estado geral do seu filho e sempre ficam imersos em indagações: “O que faço a partir de agora?”, “A quem devo procurar primeiro?”, “Quais exames devo realizar?”, “A quem devo entregar os resultados?”, “Qual especialista devo levar meu filho?”, “Quando devo começar a fazer fisioterapias?”, “Ele vai andar?”, “Preciso levar no ortopedista?”
Não há uma única resposta que contemple a todos os casos. Cada criança é única e cada uma responde de maneira distinta ao tratamento intrauterino, independente de qual técnica cirúrgica for utilizada. Fatores como a idade gestacional em que é realizada a cirurgia, a gravidade e extensão da lesão primária, as repercussões pré-operatórias da doença sobre o sistema nervoso central, os defeitos anatômicos associados, complicações previsíveis no ato operatório, a prematuridade extrema e a assistência perinatal podem interferir em conjunto ou isoladamente para definir o quão melhor ou pior será o prognóstico da criança. Além disso, acumula-se sobre todas as possibilidades todas as outras intercorrências comuns a quaisquer crianças durante seus desenvolvimentos.
Texto de autoria do Dr. Fábio Batistuta de Mesquita, especialista em Medicina e Cirurgia Fetal, diretor técnico da Fetali – Medicina Fetal e Ultrassonografia.